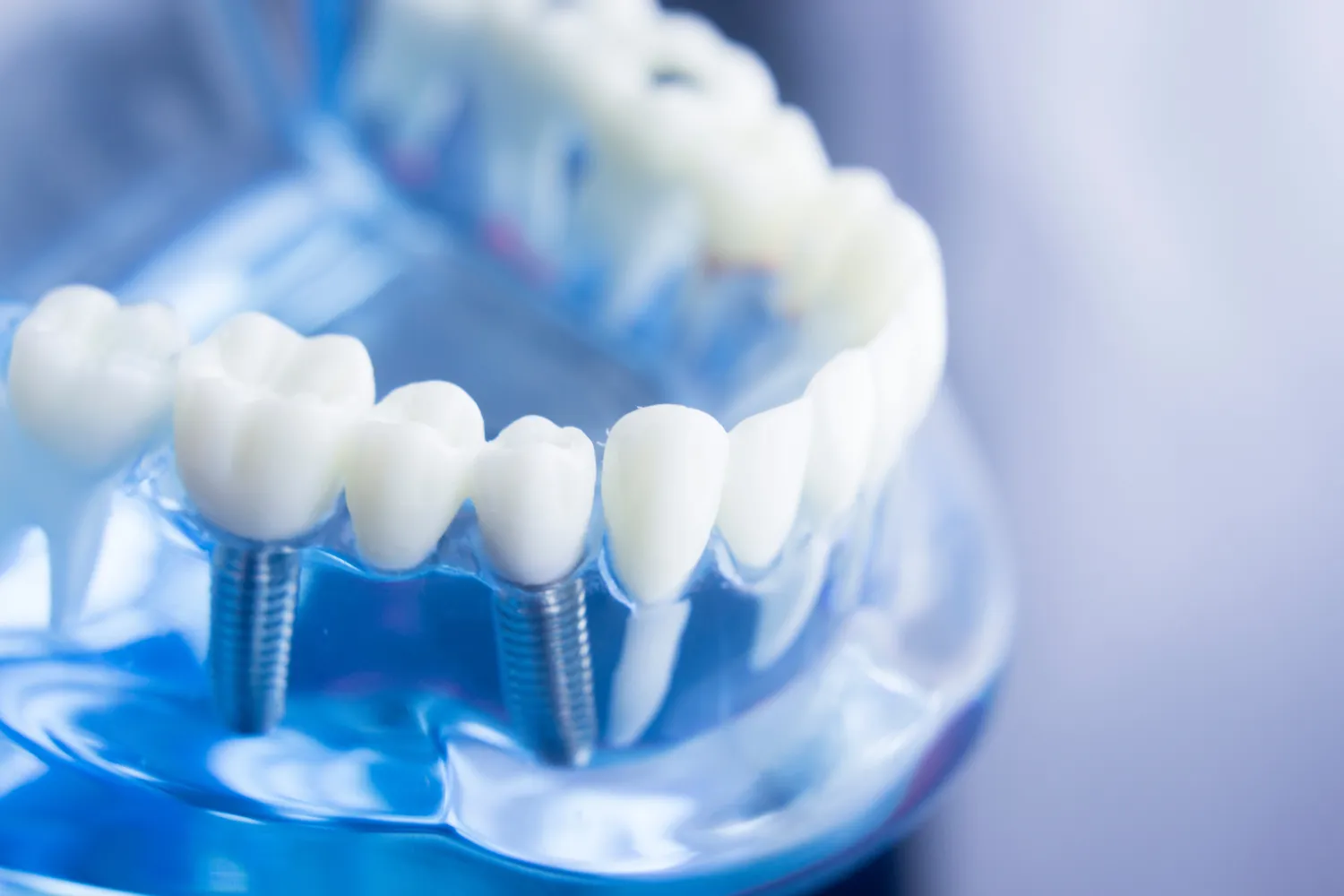
Implanty stomatologiczne to nowoczesne rozwiązanie pozwalające na odbudowę utraconych zębów, przywracając nie tylko estetykę uśmiechu, ale również pełną funkcjonalność narządu żucia. Procedura wszczepienia implantu jest zazwyczaj bezpieczna i skuteczna, jednak podobnie jak każdy zabieg medyczny, wiąże się z pewnymi ograniczeniami. Zrozumienie potencjalnych przeciwwskazań jest kluczowe dla zapewnienia powodzenia leczenia i uniknięcia powikłań. W niniejszym artykule przyjrzymy się bliżej implantom stomatologicznym, skupiając się na tym, co musisz wiedzieć o przeciwwskazaniach do ich wszczepienia.
Decyzja o wszczepieniu implantu wymaga dokładnej oceny stanu zdrowia pacjenta przez lekarza dentystę. Niektóre schorzenia, przyjmowane leki czy nawet styl życia mogą stanowić przeszkodę w przeprowadzeniu zabiegu lub negatywnie wpłynąć na proces gojenia i długoterminowe utrzymanie implantu. Dlatego tak istotne jest szczere i pełne poinformowanie stomatologa o wszelkich aspektach dotyczących Twojego zdrowia. Im bardziej szczegółowe informacje uzyskasz, tym bezpieczniejsze i bardziej przewidywalne będzie leczenie implantologiczne.
W dalszej części artykułu zgłębimy poszczególne kategorie przeciwwskazań, zarówno tych bezwzględnych, jak i względnych. Omówimy również znaczenie diagnostyki przed zabiegiem oraz rolę pacjenta w procesie przygotowania do implantacji. Celem jest dostarczenie kompleksowej wiedzy, która pozwoli Ci świadomie podjąć decyzję o leczeniu implantologicznym i zrozumieć jego potencjalne ograniczenia.
Kiedy implanty stomatologiczne nie są najlepszym wyborem dla pacjenta
Implantologia stomatologiczna, choć rewolucyjna, nie jest rozwiązaniem uniwersalnym. Istnieją pewne sytuacje kliniczne i ogólnoustrojowe, które mogą uniemożliwić lub znacząco utrudnić przeprowadzenie zabiegu wszczepienia implantu, a także wpłynąć na jego późniejsze przyjęcie przez organizm. Zrozumienie tych ograniczeń jest fundamentem bezpiecznego i efektywnego leczenia. Niektóre przeciwwskazania mają charakter bezwzględny, co oznacza, że zabieg nie powinien być wykonywany w ogóle, podczas gdy inne są względne i mogą być przezwyciężone przy odpowiednim przygotowaniu lub modyfikacji planu leczenia.
Głównym celem oceny kwalifikacji do leczenia implantologicznego jest maksymalizacja szans na sukces terapeutyczny i minimalizacja ryzyka powikłań. Lekarz dentysta podczas konsultacji dokładnie analizuje historię medyczną pacjenta, przeprowadza badanie kliniczne jamy ustnej, a często zleca dodatkowe badania obrazowe, takie jak pantomogram czy tomografia komputerowa szczęki i żuchwy. Pozwala to na ocenę jakości i ilości tkanki kostnej, stanu przyzębia, obecności stanów zapalnych oraz ogólnego stanu zdrowia pacjenta. Dopiero po takiej wnikliwej analizie można podjąć świadomą decyzję o zasadności wszczepienia implantów.
Ważne jest, aby pacjent otwarcie komunikował lekarzowi wszystkie swoje dolegliwości, przyjmowane leki, przebyte choroby oraz nawyki, takie jak palenie papierosów czy nadużywanie alkoholu. Nawet pozornie nieistotne informacje mogą mieć wpływ na przebieg leczenia implantologicznego. Zaniedbanie tego etapu może prowadzić do poważnych konsekwencji, takich jak odrzucenie implantu, infekcje, problemy z gojeniem, a nawet utrata wszczepionej śruby. Dlatego kluczowa jest współpraca i zaufanie między pacjentem a zespołem leczący.
Implanciki przeciwwskazania i ich wpływ na decyzje terapeutyczne
Przeciwwskazania do wszczepienia implantów stomatologicznych można podzielić na kilka głównych kategorii, z których każda wymaga indywidualnego podejścia. Kluczowe jest rozróżnienie między przeciwwskazaniami bezwzględnymi, które dyskwalifikują pacjenta z możliwości implantacji, a przeciwwskazaniami względnymi, które można skutecznie zarządzać. Zrozumienie tych niuansów jest niezbędne dla każdego, kto rozważa leczenie implantologiczne.
Do bezwzględnych przeciwwskazań zalicza się przede wszystkim niektóre ciężkie choroby ogólnoustrojowe, które znacząco upośledzają proces gojenia i regeneracji tkanek, a także zwiększają ryzyko infekcji. Należą do nich między innymi niekontrolowana cukrzyca (szczególnie z wysokimi poziomami HbA1c), ciężkie choroby sercowo-naczyniowe, niektóre nowotwory w trakcie aktywnego leczenia (np. chemioterapia, radioterapia), a także choroby układu immunologicznego znacząco obniżające odporność. W takich przypadkach ryzyko powikłań i niepowodzenia zabiegu jest bardzo wysokie.
Przeciwwskazania względne są znacznie liczniejsze i często mogą zostać wyeliminowane lub zminimalizowane poprzez odpowiednie przygotowanie pacjenta. Należą do nich między innymi:
- Niewyrównana cukrzyca – po osiągnięciu stabilnych parametrów glikemii, implantacja może być możliwa.
- Choroby przyzębia w fazie aktywnej – konieczne jest najpierw wyleczenie zapalenia dziąseł i przyzębia, aby zapewnić zdrowe środowisko dla implantu.
- Palenie papierosów – zaleca się zaprzestanie palenia co najmniej na kilka tygodni przed i po zabiegu, ponieważ nikotyna negatywnie wpływa na ukrwienie tkanek i proces gojenia.
- Nadużywanie alkoholu – abstynencja w okresie okołooperacyjnym jest wskazana.
- Niektóre leki – np. bisfosfoniany stosowane w leczeniu osteoporozy mogą wpływać na metabolizm kości i zwiększać ryzyko martwicy kości szczęki lub żuchwy.
- Niska jakość i ilość tkanki kostnej – w takich przypadkach konieczne może być wykonanie zabiegów augmentacji kości (np. podniesienie dna zatoki szczękowej, sterowana regeneracja kości).
- Zła higiena jamy ustnej – przed zabiegiem konieczne jest doprowadzenie higieny do perfekcji.
Każdy przypadek jest indywidualny, a decyzja o przeprowadzeniu zabiegu implantacji powinna być podejmowana przez doświadczonego lekarza dentystę po dokładnej analizie wszystkich czynników.
Kwestie zdrowotne wpływające na implanty przeciwwskazania do wszczepienia
Stan zdrowia ogólnego pacjenta odgrywa kluczową rolę w procesie kwalifikacji do leczenia implantologicznego. Pewne schorzenia i terapie medyczne mogą znacząco wpływać na zdolność organizmu do prawidłowego gojenia się ran, integracji implantu z kością oraz ogólną odporność na infekcje. Dlatego tak ważne jest, aby lekarz dentysta posiadał pełną wiedzę na temat historii medycznej pacjenta.
Cukrzyca jest jednym z najczęściej omawianych schorzeń w kontekście implantologii. Niekontrolowana cukrzyca, charakteryzująca się wysokim poziomem glukozy we krwi (szczególnie podwyższone stężenie hemoglobiny glikowanej HbA1c), znacząco upośledza proces gojenia, zwiększa podatność na infekcje i może prowadzić do problemów z integracją implantu z tkanką kostną. Pacjenci z dobrze kontrolowaną cukrzycą, u których poziom glukozy we krwi mieści się w zalecanych normach, zazwyczaj mogą być poddani zabiegowi implantacji, jednak wymagają oni szczególnej uwagi i ścisłego nadzoru medycznego.
Choroby układu krążenia, takie jak nadciśnienie tętnicze, choroba wieńcowa czy przebyte zawały serca, wymagają ostrożności. Choć same w sobie nie są bezwzględnym przeciwwskazaniem, mogą wymagać konsultacji z kardiologiem i ewentualnego dostosowania leczenia farmakologicznego. Pacjenci przyjmujący leki przeciwzakrzepowe również potrzebują szczególnego nadzoru, aby zminimalizować ryzyko krwawienia podczas i po zabiegu. Ważne jest, aby lekarz dentysta znał pełną listę przyjmowanych leków i był świadomy potencjalnych interakcji.
Terapia przeciwnowotworowa, w tym chemioterapia i radioterapia, może stanowić poważne przeciwwskazanie do implantacji. Okres rekonwalescencji po leczeniu onkologicznym jest kluczowy, a decyzja o możliwości wszczepienia implantów jest podejmowana indywidualnie, często po konsultacji z onkologiem. W niektórych przypadkach, zwłaszcza po radioterapii w obrębie głowy i szyi, może dojść do zmian w ukrwieniu i strukturze kości, co utrudnia integrację implantu.
Inne choroby, takie jak choroby autoimmunologiczne (np. reumatoidalne zapalenie stawów, toczeń), choroby wątroby, nerek czy schorzenia tarczycy, również wymagają dokładnej oceny medycznej. Wszczepienie implantów jest przeciwwskazane w przypadku aktywnego leczenia immunopresyjnego, które znacząco osłabia układ odpornościowy pacjenta.
Kluczowe znaczenie higieny i stanu jamy ustnej dla powodzenia implantów
Stan higieny jamy ustnej jest jednym z najbardziej fundamentalnych czynników warunkujących sukces leczenia implantologicznego. Nawet najlepiej wykonany zabieg wszczepienia implantu może zakończyć się niepowodzeniem, jeśli pacjent nie dba o odpowiednią higienę. Zanieczyszczenia bakteryjne wokół implantu mogą prowadzić do zapalenia tkanek okołowszczepowych, które w konsekwencji może skutkować utratą wszczepu.
Przed przystąpieniem do zabiegu implantacji, lekarz dentysta zawsze ocenia stan higieny pacjenta. Jeśli jest ona niewystarczająca, konieczne jest jej poprawienie. Obejmuje to profesjonalne czyszczenie zębów (skaling, piaskowanie), instruktaż higieny i naukę prawidłowego stosowania środków do higieny jamy ustnej, takich jak nici dentystyczne, szczoteczki międzyzębowe czy irygatory. Zazwyczaj zaleca się, aby pacjent przez pewien czas przed zabiegiem utrzymywał nienaganną higienę, aby zapewnić optymalne warunki do gojenia.
Choroby przyzębia, takie jak paradontoza, stanowią poważne przeciwwskazanie do implantacji, dopóki nie zostaną skutecznie wyleczone. Zapalenie przyzębia oznacza obecność przewlekłego stanu zapalnego i infekcji bakteryjnej w tkankach otaczających ząb. Implant umieszczony w takim środowisku jest narażony na podobne procesy zapalne, co prowadzi do jego utraty. Dlatego leczenie paradontozy i doprowadzenie stanu przyzębia do zdrowia jest warunkiem koniecznym przed wszczepieniem implantu.
Wszczepione implanty, podobnie jak naturalne zęby, wymagają regularnej i starannej higieny. Wokół implantu tworzy się tzw. „mancheta” nabłonkowa, która stanowi barierę ochronną przed bakteriami. Zaniedbanie higieny prowadzi do jej uszkodzenia i rozwoju zapalenia dziąseł wokół implantu (peri-gingivitis), a następnie zapalenia tkanek okołowszczepowych (peri-implantitis). Peri-implantitis jest poważnym powikłaniem, które może doprowadzić do utraty kości wokół implantu i konieczności jego usunięcia. Dlatego kluczowe są regularne wizyty kontrolne u stomatologa oraz codzienna, precyzyjna higiena.
Nawet pacjenci z idealną higieną powinni pamiętać o regularnych wizytach kontrolnych i profesjonalnych zabiegach higienizacyjnych u stomatologa. Pozwala to na wczesne wykrycie ewentualnych problemów i ich skuteczne leczenie, zanim doprowadzą do poważniejszych konsekwencji. Właściwa higiena to inwestycja w długowieczność implantu i zdrowie całego uzębienia.
Znaczenie przyjmowanych leków i nałogów dla implantów przeciwwskazania
Lista przyjmowanych leków oraz obecność pewnych nałogów mogą stanowić istotne czynniki ryzyka, które należy wziąć pod uwagę przed podjęciem decyzji o wszczepieniu implantów stomatologicznych. Niektóre substancje chemiczne lub ich brak w organizmie mogą wpływać na proces gojenia, integrację tkanki kostnej z implantem oraz ogólną odporność na infekcje.
Jedną z grup leków, które wymagają szczególnej uwagi, są bisfosfoniany. Są one powszechnie stosowane w leczeniu osteoporozy i innych chorób związanych z metabolizmem kości. Długotrwałe stosowanie bisfosfonianów, szczególnie w formie dożylnej, może zwiększać ryzyko wystąpienia martwicy kości szczęki lub żuchwy (osteonekrozy), zwłaszcza w miejscu interwencji chirurgicznej, jakim jest wszczepienie implantu. Decyzja o implantacji u pacjentów przyjmujących bisfosfoniany wymaga konsultacji z lekarzem prowadzącym i ścisłego przestrzegania protokołów postępowania.
Kortykosteroidy przyjmowane długoterminowo, zwłaszcza w wysokich dawkach, mogą osłabiać układ odpornościowy i spowalniać procesy gojenia. W takich przypadkach zaleca się ostrożność i rozważenie alternatywnych metod leczenia lub specjalnego nadzoru medycznego. Podobnie, leki immunosupresyjne stosowane po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych, mogą zwiększać ryzyko infekcji i utrudniać gojenie.
Palenie papierosów jest jednym z najbardziej znaczących czynników ryzyka w implantologii. Nikotyna zawarta w dymie tytoniowym powoduje zwężenie naczyń krwionośnych, co prowadzi do niedotlenienia tkanek, w tym kości i dziąseł. Skutkuje to znacznym pogorszeniem ukrwienia w obszarze zabiegu, spowolnieniem procesów regeneracyjnych i zwiększoną podatnością na infekcje. Badania naukowe jednoznacznie wskazują na niższą skuteczność implantów u osób nałogowo palących. Zaleca się zaprzestanie palenia co najmniej na kilka tygodni przed zabiegiem i utrzymanie abstynencji przez okres gojenia, a najlepiej na stałe.
Nadmierne spożycie alkoholu również negatywnie wpływa na procesy regeneracyjne organizmu. Alkohol, zwłaszcza w dużych ilościach, może osłabiać układ odpornościowy, zaburzać metabolizm i prowadzić do odwodnienia, co utrudnia prawidłowe gojenie. Zaleca się ograniczenie lub całkowite zaprzestanie spożywania alkoholu w okresie okołooperacyjnym.
Lekarz dentysta musi zostać poinformowany o wszystkich przyjmowanych lekach i ewentualnych nałogach, aby móc prawidłowo ocenić ryzyko i zaplanować leczenie w sposób bezpieczny dla pacjenta. W niektórych przypadkach konieczna może być konsultacja z lekarzem prowadzącym terapię podstawową.
Specyficzne sytuacje w życiu pacjenta wpływające na implanty przeciwwskazania
Oprócz czynników medycznych, istnieją również pewne specyficzne sytuacje życiowe pacjenta, które mogą wpływać na możliwość lub sensowność przeprowadzenia zabiegu implantacji. Należą do nich między innymi wiek, ciąża, okres karmienia piersią, a także pewne względy psychologiczne i finansowe.
Wiek pacjenta zazwyczaj nie jest bezwzględnym przeciwwskazaniem do implantacji, o ile stan ogólny zdrowia jest dobry. Niemniej jednak, u osób bardzo starszych, z licznymi chorobami współistniejącymi, zabieg może być obarczony większym ryzykiem. Z drugiej strony, implantacja u młodych osób wymaga szczególnej uwagi, aby zapewnić odpowiedni rozwój kości szczęki i żuchwy oraz uniknąć wpływu implantu na rosnące struktury kostne.
Ciąża jest okresem, w którym większość zabiegów chirurgicznych, w tym implantacja, jest odkładana do czasu po porodzie. Choć sam zabieg nie jest bezpośrednio szkodliwy dla płodu, wiąże się z koniecznością stosowania znieczulenia miejscowego, które powinno być bezpieczne dla ciężarnych, oraz potencjalnym ryzykiem infekcji i bólu, co może być niekomfortowe dla przyszłej matki. Po rozwiązaniu, jeśli stan zdrowia pacjentki jest dobry, można przystąpić do leczenia implantologicznego. Podobnie w okresie karmienia piersią, zaleca się odłożenie zabiegu do czasu zakończenia laktacji, aby uniknąć potencjalnego stresu i konieczności przyjmowania leków.
Aspekty psychologiczne również odgrywają rolę. Pacjent musi być świadomy złożoności procesu leczenia implantologicznego, który często wymaga wielu etapów i czasu. Należy być przygotowanym na okres rekonwalescencji, potencjalny dyskomfort oraz konieczność ścisłego przestrzegania zaleceń lekarza. Osoby z silnym lękiem przed zabiegami stomatologicznymi mogą potrzebować dodatkowego wsparcia lub zastosowania technik sedacji.
Finansowe aspekty leczenia implantologicznego są również istotne. Jest to zazwyczaj droższa metoda odbudowy zębów w porównaniu do tradycyjnych protez czy mostów. Pacjent musi być świadomy całkowitego kosztu leczenia, który obejmuje nie tylko sam zabieg wszczepienia implantu, ale także diagnostykę, materiały protetyczne, a często również dodatkowe procedury, takie jak augmentacja kości. Ważne jest, aby przed podjęciem decyzji przeanalizować swoje możliwości finansowe i omówić dostępne opcje płatności z kliniką.
Warto również pamiętać o OCP przewoźnika w kontekście ubezpieczeń podróżnych, choć nie ma to bezpośredniego związku z przeciwwskazaniami do implantacji, może być istotne w kontekście planowania wyjazdów i ewentualnych powikłań, które mogłyby wymagać interwencji medycznej.
Co musisz wiedzieć o przeciwwskazaniach do implantów stomatologicznych
Podsumowując kluczowe aspekty związane z implantami, przeciwwskazania i wszystko, co musisz wiedzieć, można stwierdzić, że decyzja o wszczepieniu implantu stomatologicznego jest procesem wymagającym indywidualnej oceny i ścisłej współpracy z lekarzem dentystą. Zrozumienie potencjalnych ograniczeń jest nie tylko kluczowe dla bezpieczeństwa pacjenta, ale także dla zapewnienia długoterminowego sukcesu leczenia.
Bezwzględne przeciwwskazania, takie jak niekontrolowane choroby ogólnoustrojowe, zazwyczaj dyskwalifikują pacjenta z możliwości implantacji. Jednak wiele innych sytuacji, określanych jako względne przeciwwskazania, można skutecznie zarządzać. Obejmuje to między innymi wyrównanie poziomu cukru we krwi, wyleczenie chorób przyzębia, zaprzestanie palenia papierosów czy odpowiednie przygotowanie do zabiegu w przypadku przyjmowania niektórych leków. Kluczowe jest, aby pacjent był w pełni otwarty i szczery w rozmowie z lekarzem, przekazując wszelkie informacje dotyczące swojego stanu zdrowia.
Stan higieny jamy ustnej oraz obecność chorób przyzębia mają fundamentalne znaczenie dla powodzenia implantacji. Niedostateczna higiena może prowadzić do poważnych powikłań, takich jak zapalenie tkanek okołowszczepowych, które może skutkować utratą implantu. Dlatego tak ważne jest, aby przed zabiegiem doprowadzić higienę do perfekcji, a po nim utrzymywać ją na najwyższym poziomie, uzupełniając ją regularnymi wizytami kontrolnymi u stomatologa.
Nawet jeśli pacjent kwalifikuje się do zabiegu implantacji, musi być świadomy, że proces ten wymaga czasu, cierpliwości i zaangażowania. Okres gojenia, potencjalny dyskomfort oraz konieczność ścisłego przestrzegania zaleceń lekarza to elementy, które należy wziąć pod uwagę. Zrozumienie, że implanty nie są magicznym rozwiązaniem, ale zaawansowaną technologią wymagającą odpowiedniego podejścia, jest kluczem do zadowolenia z efektów leczenia.
Ostateczna decyzja o wszczepieniu implantu zawsze należy do lekarza dentysty, który po analizie wszystkich czynników zdrowotnych, higienicznych i psychologicznych pacjenta, jest w stanie zaproponować optymalny plan leczenia. Dokładne zapoznanie się z powyższymi informacjami pozwoli Ci na świadome podejście do tematu implantów, przeciwwskazań i przygotowania do tego ważnego zabiegu.
„`